提供元:CareNet.com

経口フッ化ピリミジン系薬剤S-1(テガフール・ギメラシル・オテラシルカリウム)は、POTENT試験によって、HR+/HER2-乳がんに対する標準的な術後内分泌療法に1年間併用することで再発抑制効果が高まることが示され、2022年11月に適応が拡大した。しかし、POTENT試験の適格基準はStageI~IIIBと幅広く、再発リスク群によっては追加利益が得られないという報告もあるため、S-1の追加投与が本当に必要な患者に関する検討が求められていた。名古屋大学医学部附属病院の豊田 千裕氏らの研究グループは、S-1適応拡大以前の症例によるPOTENT試験に準じた適格基準別の予後を比較してS-1追加投与の意義について検討し、その結果を第33回日本乳癌学会学術総会で発表した。
まず、名古屋大学医学部附属病院における、HR+/HER2-乳がんの術後補助療法としてのS-1併用の現状を報告した。
S-1併用の現状
・2022年9月~2024年9月に根治術を施行した原発性乳がんのうち、ER+/HER2-浸潤性乳がんのPOTENT適格(かつmonarchE不適格)で、術後補助療法として実際にS-1を併用したのは54例であった。
・年齢中央値は56歳、観察期間中央値は17ヵ月、周術期化学療法施行が22.2%であった。POTENT試験の適格が79.6%、一部適格(2)が11.1%、一部適格(1)が5.6%、その他3.7%であった。
・現在もS-1内服中が48.1%、減量なく完遂が24.1%、一段階減量で完遂が16.7%、中止が11.1%であった。中止理由は薬剤性肺炎または放射線肺臓炎疑い、肝機能異常(Grade2)、皮疹(Grade2)、悪心(Grade1/2)であり、Grade3以上の重篤な有害事象は認めなかった。
・現時点で再発症例は認めていない。
小括として、S-1併用療法においてGrade3以上の重篤な副作用は認められなかったことや完遂率の高さについて触れたうえで、後半では名古屋大学医学部附属病院におけるS-1適応拡大前のHR+/HER2-乳がん症例(=S-1非併用症例)のPOTENT試験に準じた適格基準別の予後について報告した。
S-1適応拡大前の症例における予後比較
・2017年11月~2022年11月に根治術を施行したStageI~IIIBのHR+/HER2-浸潤性乳がんのうち、術後補助療法を施行して追跡可能であったのは520例であった。年齢中央値は54歳、観察期間中央値は53ヵ月であった。
・POTENT試験の適格基準に準じて分類した結果、適格群42.3%、一部適格(2)群7.1%、一部適格(1)群3.7%、適格なし群46.7%であった。そのうち周術期に経静脈的化学療法を施行した患者はそれぞれ45.5%、24.3%、0%、0.4%であった。
・5年全生存(OS)率は、適格群96.8%、一部適格群92.6%、適格なし群98.1%で有意差は認めなかった。一方、5年無病生存(DFS)率はそれぞれ90.2%、98.2%、98.9%と適格群では適格なし群よりも有意に不良であり(p<0.001)、適格群では再発抑制を目的とした術後補助療法の必要性が示唆された。
・全体集団をPOTENT試験の追加解析の複合リスク評価に応じてgroup1(低リスク群)、group2(中間リスク群)、group3(高リスク群)の3群に分類したサブグループ解析では、5年OS率はgroup1が97.8%、group2が96.9%、group3が97.9%で有意差は認めなかった。一方、5年DFS率はそれぞれ98.5%、89.2%、83.8%とgroup3では有意に不良であり、高リスク群では再発抑制を目的とした術後補助療法の必要性が示唆された。
・POTENT適格患者からmonarchE適格患者(腋窩リンパ節転移数が多いハイリスク患者)を除いたnon-monarchE群の5年OS率は、group1が97.7%、group2が87.8%、group3が78.8%であり、non-monarchE群でも中間および高リスク群で不良であった。
・non-monarchE群を複合リスク別に分類し、術後の点滴静注化学療法の有無で比較した場合のDFS率は、group1では化学療法ありのグループのほうが不良な傾向にあったが(p=0.07)、group2および3では差を認めなかった(p=0.349およびp=0.618)。
・non-monarchE群で術後の点滴静注化学療法を行わなかった場合は、group1のDFSが良好であった。
これらの結果より、豊田氏は「本研究は観察期間が短く他病死も多かったことから、今後も長期フォローアップが望まれる」としたうえで、「HR+/HER2-乳がんにおける再発高リスク群では、術後補助療法にS-1を併用することで再発率を有意に低下させる可能性がある。患者背景やリスク評価を踏まえた適応選択が、S-1補助療法の最大の効果を引き出すために重要」とまとめた。
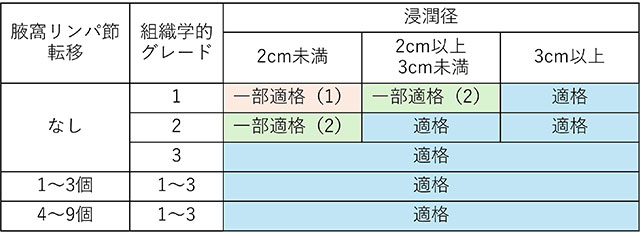
※POTENT試験の適格基準:以下の条件を満たすStageI~IIIBの症例
(ケアネット 森)