提供元:CareNet.com

本連載は、臨床研究のノウハウを身につけたいけれど、メンター不在の臨床現場で悩める医療者のための、「実践的」臨床研究入門講座です。臨床研究の実践や論文執筆に必要な臨床疫学や生物統計の基本について、架空の臨床シナリオに基づいた仮想データ・セットや、実際に英語論文化した臨床研究の実例を用いて、解説していきます。
検索式で研究デザインを限定する その2
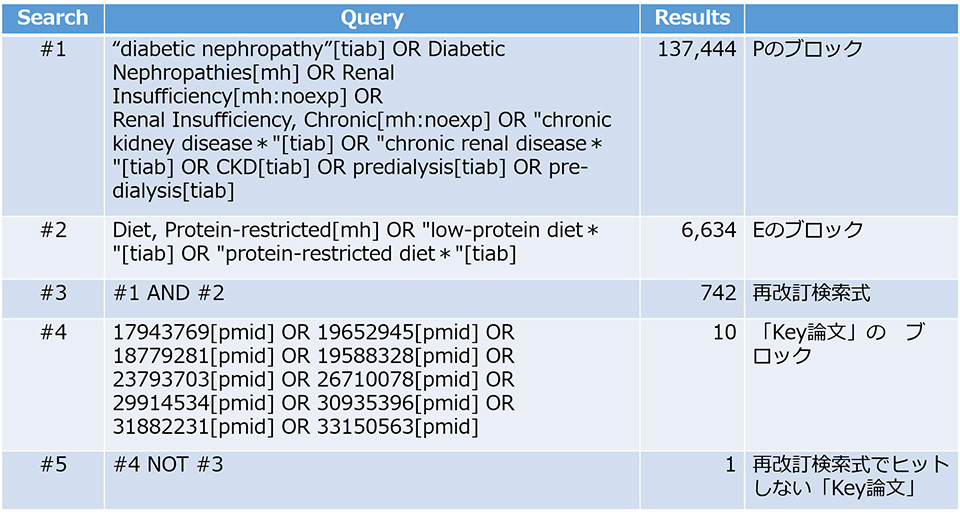
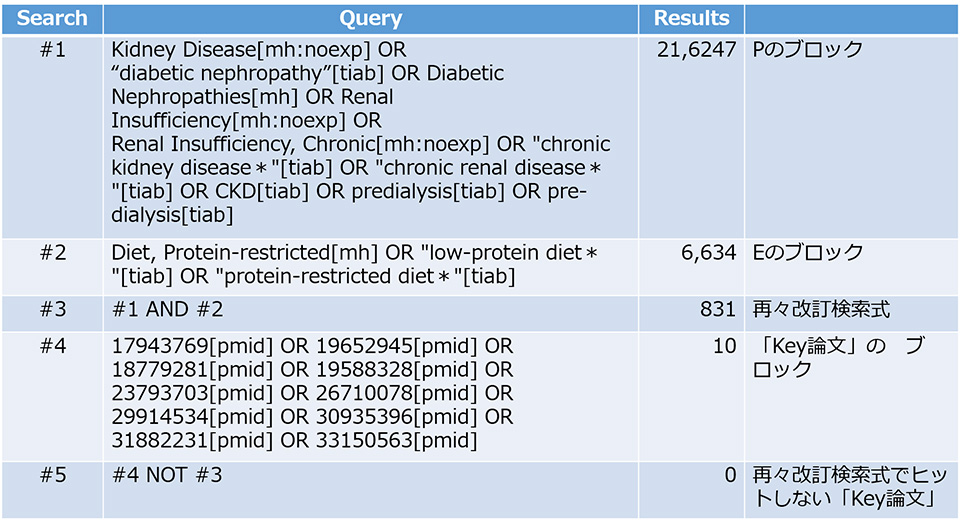
前回は、「研究デザイン」を「ランダム化比較試験(randomized controlled trial:RCT)」に限定するための検索式について説明しました。ただ、われわれのClinical Question(CQ)とResearch Question(RQ)(下記)の「研究デザイン」は「RCT」ではなく「観察研究」です。
CQ:食事療法を遵守すると非ネフローゼ症候群の慢性腎臓病患者の腎予後は改善するのだろうか
P(対象):非ネフローゼ症候群の慢性腎臓病(CKD)患者
E(曝露要因):食事療法(低たんぱく食 0.5g/kg標準体重/日)の遵守
C(比較対照):食事療法(低たんぱく食 0.5g/kg標準体重/日)の非遵守
O(アウトカム):1)末期腎不全(透析導入)、2)eGFR低下速度の変化
そこで、今回からは「研究デザイン」を「観察研究」に限る方法について解説したいと思います。まずは、PubMedの「Filterサイドバー」(連載第31回参照)の”ARTICLE TYPE”で”Observational Study”のFilterを使用する方法を紹介しましょう。デフォルトでは”Observational Study”は”ARTICLE TYPE”のリストには挙げられていません。したがって、初めに「Filterサイドバー」の下側にある”Additional filters”をクリックし、”ARTICLE TYPE”のリストから”Observational Study”を追加で選択します。
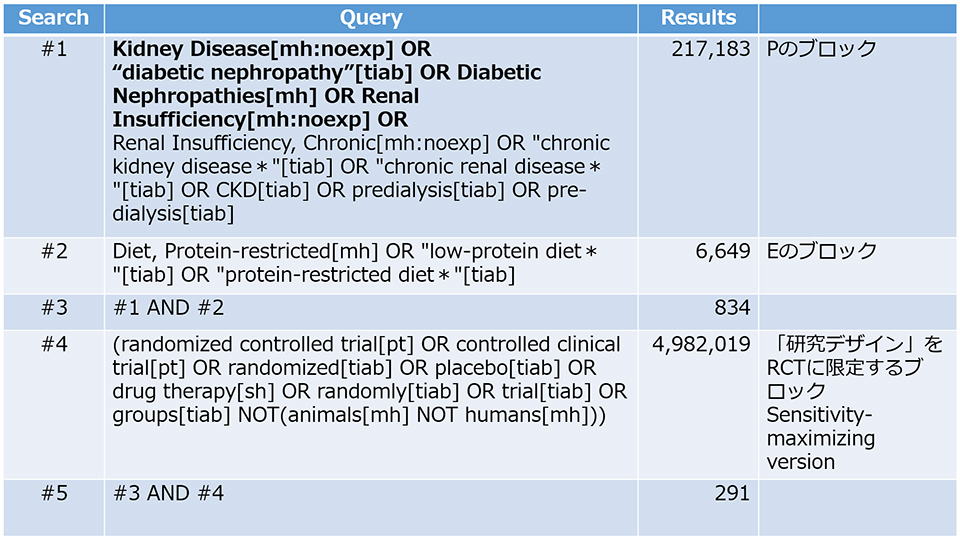
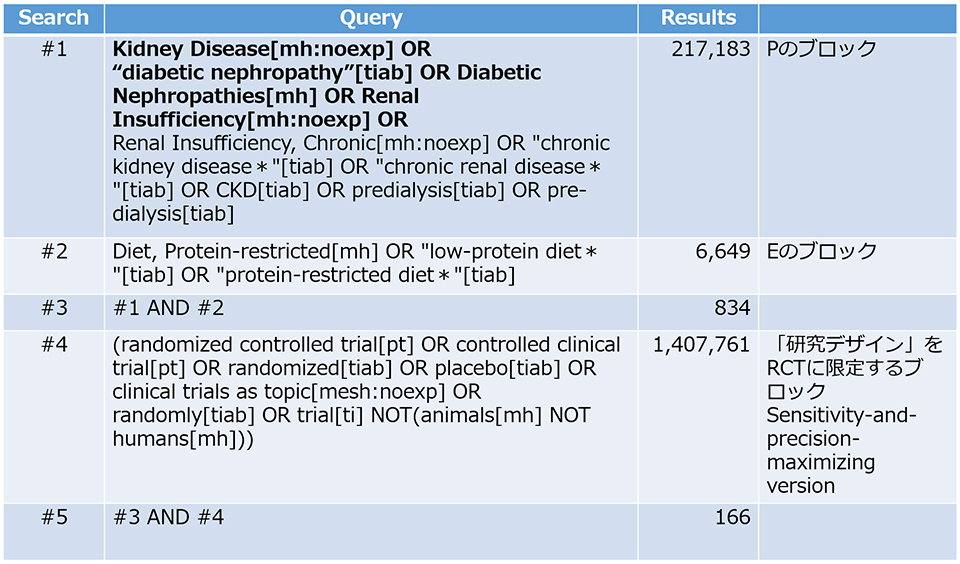
それでは、われわれのRQの検索式に、”Observational Study”のFilterを加えてみましょう。PubMed Advanced Search Builderを用いて、これまで改訂してきたP、Eそれぞれの構成要素のブロック(下記)の検索式をANDでつなぎます(連載第27回参照)。
Pのブロック
・Kidney Disease[mh:noexp] OR “diabetic nephropathy”[tiab] OR Diabetic Nephropathies[mh] OR Renal Insufficiency[mh:noexp] OR Renal Insufficiency, Chronic[mh:noexp] OR “chronic kidney disease*”[tiab] OR “chronic renal disease*”[tiab] OR CKD[tiab] OR predialysis[tiab] OR pre-dialysis[tiab]
Eのブロック
・Diet, Protein-restricted[mh] OR “low-protein diet*”[tiab] OR “protein-restricted diet*”[tiab]
まずPubMed Advanced Search Builderで #1 AND #2 のResultsでヒットした論文数をクリックします。そして、メイン画面左側の「Filterサイドバー」の”ARTICLE TYPE”から、先ほど追加した”Observational Study”のFilterを選択します。すると、検索結果は表のとおりとなります(本稿執筆2023年5月時点)。
表
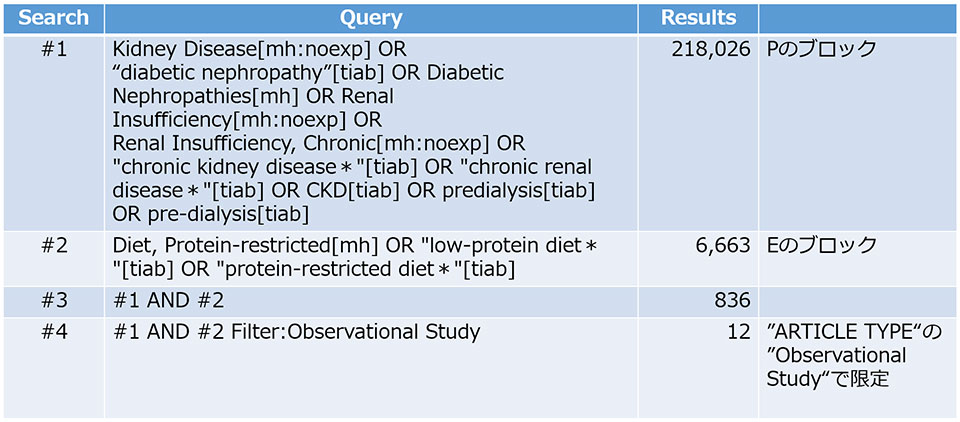
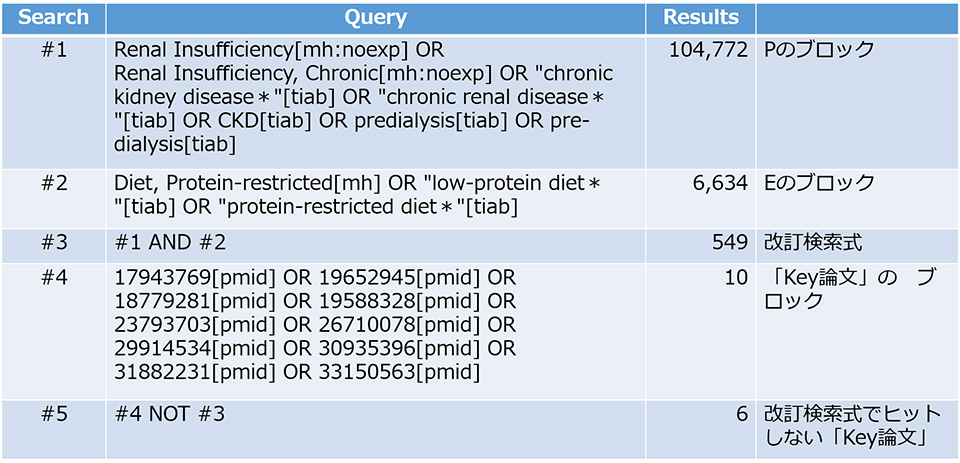
最終的にヒットした論文の文献情報を確認すると、当たり前ですが、すべての論文で”Observational Study”であるという情報がPublication typeとして与えられています。それゆえ、Publication typeの情報が付与されていない論文は検索から漏れてしまう恐れがあります。そこで、次回は「観察研究」をさらに網羅的に捕捉するための「観察研究フィルター」の検索式を紹介します。
講師紹介

長谷川 毅 ( はせがわ たけし ) 氏
昭和大学統括研究推進センター研究推進部門 教授
昭和大学医学部内科学講座腎臓内科学部門/衛生学公衆衛生学講座 兼担教授
福島県立医科大学臨床研究イノベーションセンター 特任教授
[略歴]
1996年昭和大学医学部卒業。
2007年京都大学大学院医学研究科臨床情報疫学分野(臨床研究者養成コース)修了。
都市型および地方型の地域中核病院で一般内科から腎臓内科専門診療、三次救急から亜急性期リハビリテーション診療まで臨床経験を積む。その臨床経験の中で生じた「臨床上の疑問」を科学的に可視化したいという思いが募り、京都の公衆衛生大学院で臨床疫学を学び、米国留学を経て現在に至る。
バックナンバー
39. リサーチ・クエスチョンのブラッシュアップ‐E(要因)およびC(比較対照)設定の要点と実際 その2
38. リサーチ・クエスチョンのブラッシュアップ‐E(要因)およびC(比較対照)設定の要点と実際 その1
37. リサーチ・クエスチョンのブラッシュアップ‐O(アウトカム)設定の要点と実際 その2
36. リサーチ・クエスチョンのブラッシュアップ‐O(アウトカム)設定の要点と実際 その1
35. リサーチ・クエスチョンのブラッシュアップーP(対象)設定の要点と実際 その2
34. リサーチ・クエスチョンのブラッシュアップーP(対象)設定の要点と実際 その1
33. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 1次情報源の活用 実際にPubMed検索式を作ってみる その8
32. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 1次情報源の活用 実際にPubMed検索式を作ってみる その7
31. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 1次情報源の活用 実際にPubMed検索式を作ってみる その6
30. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 1次情報源の活用 実際にPubMed検索式を作ってみる その5
29. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 1次情報源の活用 実際にPubMed検索式を作ってみる その4
28. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 1次情報源の活用 実際にPubMed検索式を作ってみる その3
27. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 1次情報源の活用 実際にPubMed検索式を作ってみる その2
26. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 1次情報源の活用 実際にPubMed検索式を作ってみる その1
25. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 1次情報源の活用 PubMed検索 その5
24. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 1次情報源の活用 PubMed検索 その4
23. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 1次情報源の活用 PubMed検索 その3
22. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 1次情報源の活用 PubMed検索 その2
21. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 1次情報源の活用 PubMed検索 その1
20. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 学術誌、論文、著者の影響力の指標 その3
19. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 学術誌、論文、著者の影響力の指標 その2
18. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 学術誌、論文、著者の影響力の指標 その1
17. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー CONNECTED PAPERSの活用 その3
16.リサーチ・クエスチョンのブラッシュアップー関連研究レビュー CONNECTED PAPERSの活用 その2
15. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー CONNECTED PAPERSの活用 その1
14. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー コクラン・ライブラリーの活用 その3
13. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー コクラン・ライブラリーの活用 その2
12. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー コクラン・ライブラリーの活用その1
11. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー UpToDateの活用その2
10. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー UpToDateの活用その1
9. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 文献管理その3
8. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 文献管理その2
7. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 文献管理その1
6. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 診療ガイドラインの活用その3
5. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 診療ガイドラインの活用その2
4. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 診療ガイドラインの活用その1
3. リサーチ・クエスチョンのブラッシュアップー関連研究レビューその2