提供元:CareNet.com

本連載は、臨床研究のノウハウを身につけたいけれど、メンター不在の臨床現場で悩める医療者のための、「実践的」臨床研究入門講座です。臨床研究の実践や論文執筆に必要な臨床疫学や生物統計の基本について、架空の臨床シナリオに基づいた仮想データ・セットや、実際に英語論文化した臨床研究の実例を用いて、解説していきます。
前回、われわれのResearch Question(RQ)の関連研究レビューのために暫定的に作成した検索式の検索能力を検証しました。以前に挙げていた、われわれのRQの「Key論文」(連載第16回参照)が、この仮の検索式によって漏れなくヒットするかを確かめました。その結果は、「Key論文」10本中3本しかヒットしなかったという、少し残念なものでした。今回からは、検索式を修正する方法について解説します。
検索式でヒットしなかった論文のMeSH termsをチェックする
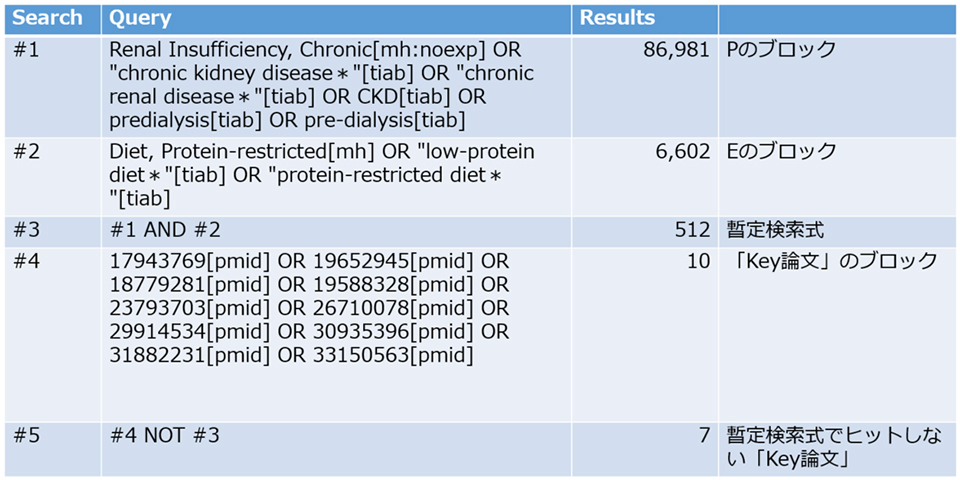
前回と同様に、PubMed Advanced Search BuilderでP(対象)とE(曝露)の検索式ブロックをANDでかけ合わせた後に、「Key論文」のブロックとNOTでつなぎます。すると、暫定検索式でヒットしなかった「Key論文」が、下の表のように7本であることがわかります。ちなみに、本稿執筆時点(2023年2月)では前回検索時から約1ヵ月経っているので、それぞれの検索式ブロックでヒットする論文数が増えていることに気が付きます。
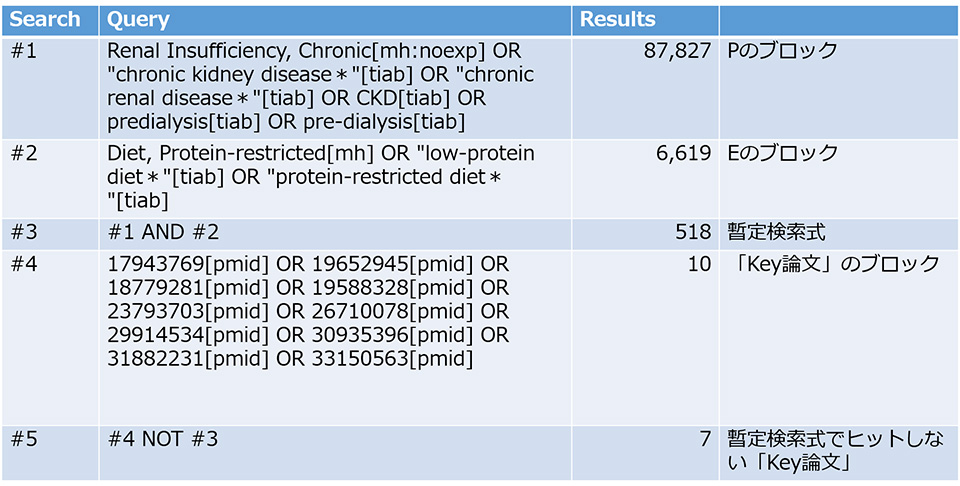
それはさておき、ヒットしなかった「Key論文」のMesH terms(連載第21回参照)などの情報をPubMed Advanced Search BuilderのResultsのリンクからチェックしてみましょう。7本の論文が表示されているはずなので、まずこれら7本の論文を、PubMedページ画面右上方の”Display options”を用いて出版日順に並べ替えてみます。7本の中で最も古く出版されたコクラン・システマティックレビュー(SR:systematic review)論文1)のMeSH termsは、リンク(右側「PAGE NAVIGATION」下の「MeSH terms」をクリック)および下記のとおりです。
・Diabetic Nephropathies / diet therapy
・Diet, Protein-Restricted
・Dietary Proteins / administration & dosage
・Humans
・Randomized Controlled Trials as Topic
・Renal Insufficiency / etiology
・Renal Insufficiency / prevention & control
※MeSH termsの後のスラッシュ(/)以下はサブヘディングという機能で、テーマの絞り込みに利用されます(リンク参照)。
暫定検索式のEの構成要素ブロックに含まれるMeSH terms “Diet, Protein-Restricted”は、このコクランSR論文1)にも付与されています。ですので、Eのブロックの検索結果には、この論文も含まれています(お時間ある方は確認してみてください)。しかし、暫定検索式のPの構成要素ブロックのMeSH termsやテキストワード(連載第26回参照)は、この論文のタイトルやアブストラクト、付与されているMeSH termsに含まれていません。その結果、この論文は検索から漏れてしまったようです。
前述のとおり、暫定検索式でヒットしなかったコクランSR論文1)に付与されているMeSH termsには”Renal Insufficiency”があります。これは、暫定検索式のPの構成要素ブロックに組み込まれているMeSH terms ”Renal Insufficiency, Chronic”の上位概念(連載第25回参照)にあたり、リンクおよび下記の階層構造となっています。
・Renal Insufficiency
○Acute Kidney Injury
■Kidney Tubular Necrosis, Acute
○Cardio-Renal Syndrome
○Renal Insufficiency, Chronic
このコクランSR論文1)を捕捉するため、Pの構成要素ブロックにMeSH terms ”Renal Insufficiency”を加えたい。一方、その下位概念は”Renal Insufficiency, Chronic”以外は含まないようにしたいので、[mh: noexp]の「タグ」を指定します(連載第24回参照)。したがって、太字部分を追加して、以下のようにPのブロックの検索式を改変します。
・Renal Insufficiency[mh:noexp] OR Renal Insufficiency, Chronic[mh:noexp] OR “chronic kidney disease*”[tiab] OR “chronic renal disease*”[tiab] OR CKD[tiab] OR predialysis[tiab] OR pre-dialysis[tiab]
【 引用文献 】
講師紹介

長谷川 毅 ( はせがわ たけし ) 氏
昭和大学統括研究推進センター研究推進部門 教授
昭和大学医学部内科学講座腎臓内科学部門/衛生学公衆衛生学講座 兼担教授
福島県立医科大学臨床研究イノベーションセンター 特任教授
[略歴]
1996年昭和大学医学部卒業。
2007年京都大学大学院医学研究科臨床情報疫学分野(臨床研究者養成コース)修了。
都市型および地方型の地域中核病院で一般内科から腎臓内科専門診療、三次救急から亜急性期リハビリテーション診療まで臨床経験を積む。その臨床経験の中で生じた「臨床上の疑問」を科学的に可視化したいという思いが募り、京都の公衆衛生大学院で臨床疫学を学び、米国留学を経て現在に至る。
バックナンバー
39. リサーチ・クエスチョンのブラッシュアップ‐E(要因)およびC(比較対照)設定の要点と実際 その2
38. リサーチ・クエスチョンのブラッシュアップ‐E(要因)およびC(比較対照)設定の要点と実際 その1
37. リサーチ・クエスチョンのブラッシュアップ‐O(アウトカム)設定の要点と実際 その2
36. リサーチ・クエスチョンのブラッシュアップ‐O(アウトカム)設定の要点と実際 その1
35. リサーチ・クエスチョンのブラッシュアップーP(対象)設定の要点と実際 その2
34. リサーチ・クエスチョンのブラッシュアップーP(対象)設定の要点と実際 その1
33. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 1次情報源の活用 実際にPubMed検索式を作ってみる その8
32. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 1次情報源の活用 実際にPubMed検索式を作ってみる その7
31. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 1次情報源の活用 実際にPubMed検索式を作ってみる その6
30. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 1次情報源の活用 実際にPubMed検索式を作ってみる その5
29. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 1次情報源の活用 実際にPubMed検索式を作ってみる その4
28. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 1次情報源の活用 実際にPubMed検索式を作ってみる その3
27. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 1次情報源の活用 実際にPubMed検索式を作ってみる その2
26. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 1次情報源の活用 実際にPubMed検索式を作ってみる その1
25. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 1次情報源の活用 PubMed検索 その5
24. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 1次情報源の活用 PubMed検索 その4
23. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 1次情報源の活用 PubMed検索 その3
22. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 1次情報源の活用 PubMed検索 その2
21. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 1次情報源の活用 PubMed検索 その1
20. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 学術誌、論文、著者の影響力の指標 その3
19. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 学術誌、論文、著者の影響力の指標 その2
18. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 学術誌、論文、著者の影響力の指標 その1
17. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー CONNECTED PAPERSの活用 その3
16.リサーチ・クエスチョンのブラッシュアップー関連研究レビュー CONNECTED PAPERSの活用 その2
15. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー CONNECTED PAPERSの活用 その1
14. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー コクラン・ライブラリーの活用 その3
13. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー コクラン・ライブラリーの活用 その2
12. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー コクラン・ライブラリーの活用その1
11. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー UpToDateの活用その2
10. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー UpToDateの活用その1
9. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 文献管理その3
8. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 文献管理その2
7. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 文献管理その1
6. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 診療ガイドラインの活用その3
5. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 診療ガイドラインの活用その2
4. リサーチ・クエスチョンのブラッシュアップー関連研究レビュー 診療ガイドラインの活用その1
3. リサーチ・クエスチョンのブラッシュアップー関連研究レビューその2
掲載内容はケアネットの見解を述べるものではございません。
(すべての写真・図表等の無断転載を禁じます。)